Aszepszis és az antiszepszis
Történeti
háttér
Aszepszis és
antiszepszis a sebészeti gyakorlatban
A sebészeti infekciók, fertőzési utak, a
megelőzés lehetőségei
A posztoperatív fertőzések oka döntően a beteg saját, normál
flórája
A sebfertőzések leggyakoribb
kórokozói
A sebfertőzések leggyakoribb forrásai
A sebfertőzés
kialakulási ideje
A sebfertőzések típusai, osztályozásuk
A sebfertőzések prevenciója
A sebfertőzés kockázati
tényezői
Posztoperatív sebkezelés
A kórokozók
eliminálása, inaktiválása
Sterilizálás
Dezinficiálás
A sebészeti beteg és az aszepszis
A bőr előkészítése, műtét előtti tennivalók
Műtét előtti bőrfertőtlenítés, lemosás
A műtéti területet izolálása
A betegek fektetése
A műtői személyzet és az aszepszis
A műtő területén érvényes viselkedési szabályok
A műtői
aszepszisnek a műtői személyzetre vonatkozó általános szabályai
Bemosakodás,
beöltözés
A steril műtőben való
viselkedés, mozgás
Az aszepszis műtővel
kapcsolatos általános szabályai
Az aszepszis biztosítására és a
sebfertőzések elkerülésére szolgáló további fontos tennivalók
Az aszepszisszel kapcsolatos teendők a posztoperatív időszakban
A sebészi antiszepszis
A műtő felépítése és berendezése,
alapvető technikai háttér
A műtő standard berendezése
A műtői személyzet
A műtői személyzet feladatai,
felelősségeik
[ vissza az elejére ]
Aszepszis és az
antiszepszis
Történeti háttér
A 19. század
közepén a sebészet "klasszikus" akadályokkal küzdött. A legnagyobb kihívást és
nehézséget a műtéti fájdalom csillapítása, a sebészeti fertőzések megelőzése és
leküzdése, valamint a perioperatív időszak felderítetlen kórélettani változásai
jelentették; mindezek gátként magasodtak az egyes sebészi kórképeknek megfelelő
műtéti technikák és technológiák kidolgozása elé. A "sebészek évszázadának"
végére, alig ötven év leforgása alatt lezajlott és befejeződött a klinikum
gyökeres átalakítása, és létrejött a modern sebészet, jórészt olyan formában,
amilyennek ma is ismerjük.
Az első mérföldkövet 1846. október 16.-án érte el az
orvostudomány, amikor William T. G. Morton (1819-1868) bostoni fogász a Massachussets General Hospital-ban éterrel sikeresen elaltatta John Collins
Warren (1778-1856) betegét. Pár héten belül, 1846. december 21.-én Londonban Robert Liston (1794-1847) végzett éter altatást, a következő évben az Edinburgh-i James Young Simpson kloroformot alkalmazott. Magyarország tartotta
a lépést, Markusovszky Lajos (1815-1893) 1847. január 25-én Bécsben először
önmagán próbálta ki az éterbódítást, majd Balassa Jánossal 1847. február 8.-án
altatásban végzett műtétet Pesten (Markusovszky nevéhez fűződik az Orvosi Hetilap (1857) és a Magyar Orvosi
Könyvkiadó Társulat (1863) létrehozása is). A narkózis gyorsan és
általánosan elfogadottá vált.
Vajna
Vilmos 1893.-ban az Orvosi Hetilapban számolt be a Német Sebész Társaság 3 éves
statisztikájáról, eszerint 3098-ból 1 esetben történt halálozás.
A
narkózissal új korszak kezdődött a sebészetben, a műtét idejét nem korlátozta a
fájdalom. A sebfertőzés megakadályozására szolgáló kezdeti próbálkozások nem
voltak ilyen sikeresek. A műtéti sebzéseket továbbra is gyakran követte irritatív láz, ami szerencsés esetben
néhány napig tartott és olyan gennyképződéssel járt, amit Galenus óta pus bonum et laudabile-nek (jó és
dicséretes gennynek) neveztek; de végzetes posztoperatív fertőzésekkel még a
legzseniálisabb sebészeknek is számolniuk kellett.
A műtét utáni fertőzések
megnevezésére a hospitalizmus és a kórházi üszök kifejezést is használták.
A kórházi fertőzések gyakoriságát jól mutatja a gyermekágyi láz incidenciája: a
bécsi Allgemeines Krankenhaus szülészetén 1841-46 között az I. osztályon 20042
szülő nő közül 1989-en (9.92%), de egyes időszakokban még ennél is többen
haltak meg (pl. 1842 októberében 29.3%). Ebben az időben Edinburgh és Glasgow
kórházaiban az átlagos mortalitás megközelítette a 40%-ot. A kloroform
narkózist bevezető Simpson brit szülész mondása szerint a "sebészeti klinikák műtőasztalára fektetett betegnek kisebb az esélye a
túlélésre, mint egy angol katonának a Waterloo-i csatatéren."
Az 1840-es években Semmelweis Ignác (1818-1865) és Oliver Wendell Holmes amerikai anatómus jutott el a legközelebb az okok
kiderítéséhez. Végül Semmelweisnek sikerült egyértelműen igazolnia, hogy a gyermekágyi
lázat, azaz a fertőzést az orvosok keze közvetíti; 1847 május 15.-től a klórmeszes vízzel történő kézmosással
14.5%-ról 1.2%-ra szorította vissza osztályán a gyermekágyi láz halálozását.
Semmelweis zseniális felfedezésével a bakteriológia korszaka előtt
bebizonyította az aszepszis hatékonyságát, felismerése azonban nem vált
általánosan ismertté. Az 1860-as évek elején Louis Pasteur (1822-1895)
kidolgozta a betegségek keletkezésének csíraelméletét. Feltételezte azt is,
hogy a sebfertőzést, gennyképződést is a környezetből származó mikroszkopikus
részecskék okozzák. Sir Joseph Lister (1827-1912) skót sebészre maradt, hogy
meggyőzze a világot, hogy a sebfertőzés megelőzhető. Lister karbolsavat
(fenolt) permetezett a műtőben a műszerekre, a műtétet végző orvos kezére
valamint a sebbe is, a mikroorganizmusok elpusztítására, elindítva ezzel az
antiszepszis irányzatát (1867). Robert Koch (1843-1910) 1881-ben közölte
posztulátumait, amelyekkel bizonyítani lehetett, hogy a fertőző betegségeket
élő mikroorganizmusok, baktériumok okozzák:
(1)
a kórokozó minden betegből kimutatható,
(2)
a betegből nyert kórokozó mesterségesen tenyészthető,
(3)
a mesterségesen tenyésztett kórokozók emberbe vagy kísérleti állatba beoltva
ugyanazt a betegséget hozzák létre, és
(4)
az így fertőzött betegből a kórokozó kimutatható.
Lényeges
továbblépést jelentett, mikor Ernst von Bergmann (1836-1907) 1887-ben bevezette
a szublimát-antiszepszist, 1886-ban a gőz-sterilizációt, majd Curt
Schimmelbusch (1850-1895) az aszeptikus sebkezelést. Az 1880-as évek végén Lister elismerte, hogy a német sebészek által kidolgozott aszeptikus eljárás
előnyösebb saját módszerénél. A sebészi gumikesztyű kifejlesztése és bevezetése
William S. Halsted, a Johns Hopkins Egyetem sebésze
(1852-1922) nevéhez fűződik. Halsted 1890-ben felkérte a Goodyear Rubber
Company-t, hogy készítsen vékony gumikesztyűt főműtősnője és későbbi felesége,
Caroline Hampton számára, aki a bemosakodó szerektől dermatitisben szenvedett.
A gumikesztyű rutinszerű használatát Halsted tanítványa
J. Bloodgood kezdeményezte, s a módszer már nemcsak a dermatitis
előfordulását csökkentette, hanem a posztoperatív sebfertőzések számát is.
[ vissza
az elejére ]
Aszepszis és
antiszepszis a sebészeti gyakorlatban
Aszepszis: Eljárások, ténykedések és magatartásformák
összessége, melyek célja a mikroorganizmusok (baktériumok, gombák, vírusok
stb.) távoltartása a beteg szervezetétől és a műtéti sebtől. Célja a cél a
kontamináció megelőzése. Az aszepszist a műtét
során használt eszközök, tárgyak, anyagok sterilizálásával, mikrobaszegény
környezet megteremtésével és szigorú viselkedési szabályok betartásával érhetjük
el.
Antiszepszis: Eljárások, melyek célja a tárgyakon,
bőrön, sebben már fennálló (bakteriális és egyéb) kontamináció leküzdése
fertőtlenítéssel, dezinfekcióval. Mivel a
bőrfelületek, így a műtéti terület és a sebész keze nem tehetők tökéletesen
csíramentessé, felületi sterilitásról ezekben az esetekben nem beszélhetünk.
Tágabb értelemben aszepszisen azt az ideális állapotot értjük, amikor a
műszerek, a bőr, illetve a műtéti seb nem tartalmaz mikroorganizmusokat - az
antiszepszis pedig mindazon eljárások összessége, amelyeknek célja a sebészi
aszepszis elérése. Az aszepszis mindig az első, aszepszis = prevenció!
[ vissza az elejére ]
A sebészeti
infekciók, fertőzési utak, a megelőzés lehetőségei
A kórokozók származhatnak: 1. az
operációra váró betegből; 2. a műtétben közreműködő műtői személyzettől; 3. a
műtőhelyiségből (a levegőből, pl. klímaberendezésből, a vízből), a műtői
tárgyakról, felszerelésekről, eszközökről (anyagok, textíliák, varróanyagok,
kötszerek stb.). Az aszepszissel kapcsolatos szabályokat be kell tartani
mindhárom esetben, a sebfertőzések elsődleges megelőzését csakis ez biztosítja.
Paradox jelenség, hogy Semmelweis és Lister után 150
évvel éppen a kórházi fertőzések száma növekszik. Az egészségügyi ellátás során
bekövetkező betegségeket (pl. gyógyszerallergia, transzfúziós szövődmények)
iatrogén ártalmaknak nevezzük s ezek egyike a iatrogén infekció, ill.
szinonimája a nosocomiális infekció (mivel a görög iatros szó az orvoshoz, a hospitalis
pedig a kórházhoz köti e betegségeket, a kellemetlen csengés miatt ezeket a
fertőzéseket, betegségeket összefoglaló néven nosocomiális szóval illetik). A nosocomiális infekciók megjelenési formája igen változatos, egy részük jól körülírtan
jelentkezik, s ezekben általában egy kórokozó a felelős, de az esetek nagy
részében olyan szindróma jelenik meg, amely kiváltásában számos kórokozó vesz
részt. A sebészet e kérdéskör elsőszámú érintettje.
A
nosocomiális fertőzések között jelentős a sebfertőzés (surgical site infection - SSI) aránya (USA: 14-16%, Emori, 1993). A sebészeti
betegek halálozásában 77%-ban közrejátszik (Mangram, 1999), 2.2-szeresre növeli a halálozás relatív
kockázatát (Kirkland, 1999), a kórházi tartózkodást 5-15 nappal
meghosszabbítja. Az összes sebészeti szövődmény figyelembevétele esetén az SSI
előfordulási gyakorisága 1-3%, de vastagbél-sebészet esetén elérheti a 10%-ot.
Mindez igen nagy terhet ró a betegre, a sebészre, az egészségügyre és a
társadalomra egyaránt - az etiológia és a pathomechanizmus ismerete és
megértése tehát döntően fontos.
[ vissza az elejére ]
A posztoperatív fertőzések oka döntően a beteg saját, normál
flórája
Bőr: Staphylococcus, Streptococcus
Szájüreg: Staphylococcus, Streptococcus, anaerobok
Orr-garat: Staphylococcus, Streptococcus, Haemophilus, anaerobok
Vastagbél: Gram-negatív pálcák, Enterococcus, anaerobok
A
vizeletkiválasztó rendszer: normálisan steril.
[ vissza az elejére ]
A sebfertőzések leggyakoribb kórokozói
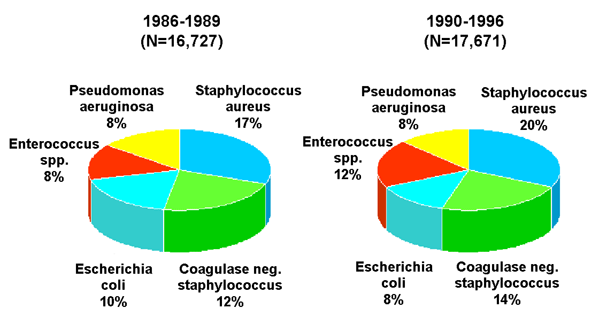 |
|
Staphylococcus aureus (20%), Coagulase-negatív staphylococcus (14%),
Enterococcus (12%), Escherichia coli (8%) Pseudomonas aeruginosa (8%), Enterobacter (7%),
Proteus
mirabilis, Klebsiella pneumoniae, Candida albicans, Bacteroides fragilis, egyéb
streptococcusok (2-3%).
(Forrás:
National
Nosocomial Infections Surveillance (NNIS) System, Centers for Disease Control
and Prevention (CDC), 1996) |
[ vissza az elejére ]
A sebfertőzések leggyakoribb forrásai
A seb közvetlen fertőzése
esetén a beteg reziduális bőrflórája vagy bőrfertőzése; a sebész keze;
fertőzött eszköz vagy kötés; drének, intravénás katéterek, eszközök.
Légúti fertőzések esetén a
személyzet és betegtársak bőre és ruházata; a műtői vagy kórtermi légáramlás.
Hematogén terjedés esetén intravénás
szerelékek; más, távoli anatómiai régiók szeptikus szövődménye.
(Forrás: Leaper DJ. Risk factors for surgical infection. J Hosp Infect 1999; 30: S127-139)
[ vissza az elejére ]
A sebfertőzés
kialakulási ideje
A sebfertőzés a kontaminációt
követő 2 órán belül kialakul. Az oxidatív folyamatok fontos szerepet játszanak
a kórokozókkal szembeni védekezésben: a reaktív oxigén gyökök (elsősorban a
szuperoxid anion), a sebészi patogénekkel szembeni védekezés első vonalát
jelenti. Mivel a leukocyták NADPH-kapcsolt oxigenáza pO2-dependens
(Km~60 Hgmm), ezért hipoxia esetén a kórokozók elpusztításának esélye
átmenetileg csökken.
[
vissza az elejére ]
A sebfertőzések típusai, osztályozásuk
Felületes sebfertőzés, a
diagnózishoz szükséges kritériumok:
1. a műtétet követően 30 napon belül megjelenik;
2. csak a bemetszés által érintett bőrt vagy bőr alatti
kötőszövetet érinti;
3. a következők közül legalább egy fennáll:
-
gennyes szivárgás;
- a sebváladékból kórokozó tenyészthető ki;
-
gyulladás általános tünetei (color, dolor, tumor,
functio laesa);
-
az orvos felületes fertőzést diagnosztizál.
Mély sebfertőzés, a
diagnózishoz szükséges kritériumok:
1. a műtétet követően 30 napon belül jelenik meg (kivéve
implantátum-beültetés esetén, ekkor egy éven belül ide sorolható);
2. a bemetszés által érintett mélyebb szövetekben
lokalizálódik (pl. gennyes szivárgás a mélyebb rétegekből), de a műtét által
érintett szervek, testüregek nem érintettek, és/vagy a mély bemetszés spontán
szétválása vagy újra megnyitása;
3. abban az esetben, ha az alábbiak közül legalább egy
tünet fennáll:
- a betegnek 38°C-ot meghaladó láza van;
-
helyi fájdalom, érzékenység;
-
pozitív tenyésztési eredmény a bemetszésből nyert
mintában;
-
mély bemetszés/reoperáció során nyert minta direkt
vizsgálata, szövettani eredménye,
vagy radiológiai vizsgálat tályogra vagy más
fertőzésre utal;
-
az orvos mély bemetszési fertőzést diagnosztizál.
Szervi-testüregi
fertőzések, a diagnózishoz szükséges kritériumok:
1. a műtétet követően 30 napon belül jelenik meg
(implantátum beültetés után egy éven belül)
2. a fertőzés a test legkülönbözőbb, műtétbe bevont
részeit érinti;
3. legalább egy fennáll a következők közül:
-
gennyes szivárgás a műtéttel kapcsolatos drénből;
-
pozitív tenyésztés a váladékból, vagy szövetmintából,
amely az érintett szervből vagy testüregből származik;
-
reoperáció során nyert minta direkt vizsgálata vagy
szövettani eredmény vagy radiológiai vizsgálat szervek vagy testüregek
tályogjára vagy más egyértelmű fertőzésére utal;
-
az orvos szervek vagy testüregek sebészi fertőzését
diagnosztizálja.
(Az alábbi kép a
böngésző "view image" funkciójával nagyobb méretben is megtekinthető.)
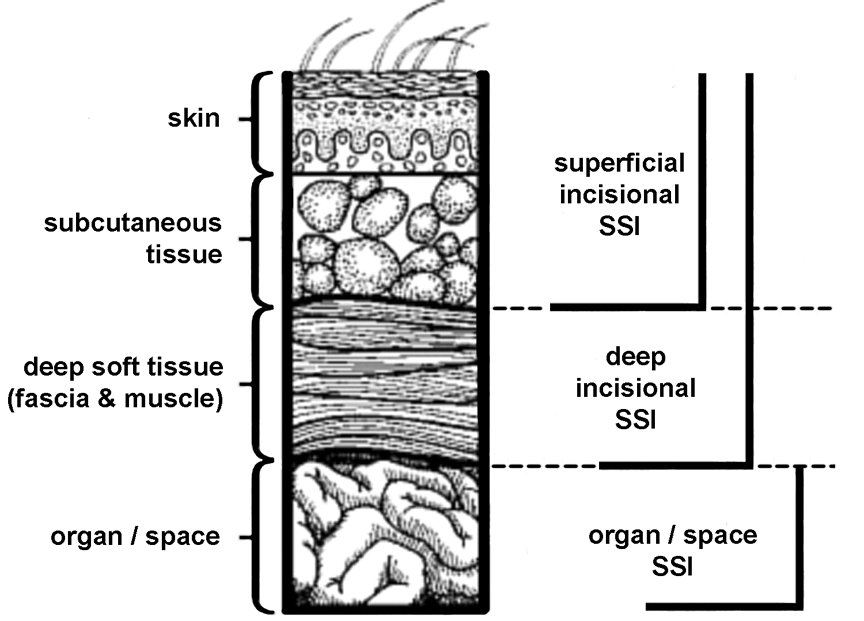
[ vissza az elejére ]
A sebfertőzések prevenciója
1.
Szeptikus műtét vagy magas rizikójú beteg
esetén perioperatív antimikrobiális profilaxist (preventív antibiotikum
kezelést) kell végezni.
2. Diabetes mellitus esetén a vércukorszintet
normalizálni kell.
3. Szöveti oxigén tenzió fenntartása, szükség
esetén hiperoxigenizáció alkalmazása a műtét során.
4. A
testhőmérsékletet a normális szinten kell tartani a műtét alatt. Az altatás
rontja a hőszabályozást, a kialakuló műtéti hipotermia + az anesztézia
vazodilatációt okoz, emiatt a maghőmérséklet tovább csökken.
5. A műtéti területről a szőrzetet, hajat el
kell távolítani a műtét előtt, mivel sok mikroorganizmust tartalmazhatnak.
6. Nagyon fontos a műtét előtt a gondos
bemosakodás, műtét alatt szükség esetén kesztyűcsere és átmosakodás, a posztoperatív időszakban a fertőtlenítőszeres kézmosás és steril gumikesztyű
használata sebkezeléskor, kötözéskor.
7.
Megfelelő sebészi technikát kell alkalmazni
(a szövetek kímélése, vérzéscsillapítás, diatermia, felszívódó varratok
alkalmazása, megfelelő varrattechnika stb.).
8. Fontos a kockázati tényezők ismerete és
kontrolljuk.
[ vissza az
elejére ]
A sebfertőzés kockázati
tényezői
1. Szisztémás tényezők
Kor (idős, vagy gyermek), alultápláltság, elhízás, hypovolemia, rossz perfúzió, szteroid terápia, immunszupprimált
állapotok. Az utóbbi esetekben műtéti
beavatkozás csak aszeptikus körülmények között, steril műtőben történhet. A
beteget műtét után izolálni kell, steril környezetben a higiénés rendszabályok
szigorú betartásával kell ápolni. Sebét kötözni csak "műtői körülmények" között
szabad. Még a legközvetlenebb hozzátartozói sem érintkezhetnek közvetlenül a
beteggel, hazatérés után is átmeneti otthoni izolálás szükséges.
Megváltozott
immunválasszal együtt járó betegségek: diabetes mellitus, májcirrhosis,
uraemia.
2. A sebbel összefüggő tényezők
Élettelen,
devitalizált szövet hátrahagyása a sebben; hematoma; idegentest, beleértve a
dréneket és varratokat; holttér; nem megfelelő bőrfertőtlenítés, lemosás,
borotválás; előzetesen fennálló fertőzés (helyi vagy távoli).
3. A műtéttel összefüggő tényezők
Rossz
technika; elégtelen vérzéscsillapítás, hosszú műtét (>2 h); intraoperatív
fertőzés, beleértve a nem steril műtéti résztvevőket, műszereket, műtői
eszközöket; nem megfelelő légcsere; kihűlés, hipotermia; hosszú preoperatív
kórházi tartózkodási idő.
4. A műtét típusa
Kockázati
tényező lehet maga a műtéti típus is, bizonyos műtétek esetén a sebfertőzés
rizikója az átlagosnál magasabb. A műtéti sebeket a sebfertőzés kockázata
alapján tiszta, tiszta-fertőzött, fertőzött, és szennyezett-fertőzött
csoportokra oszthatjuk.
|
Csoportok
|
Leírás
|
Kockázat (%)
|
|
Tiszta
(I. csoport)
|
Steril műtéti seb, elsődleges
zárás, heveny gyulladás nélkül, légút, gasztrointesztinális (GI) traktus,
húgyutak, vizeletkiválasztó rendszer nem nyílt meg.
|
<2
|
|
Tiszta -fertőzött
(II. csoport)
|
Elektív légúti, epe, GI,
húgyuti megnyitás történt, kismértékű környezeti szennyeződéssel. (pl:
appendectomia)
|
<10
|
|
Fertőzött
(III. csoport)
|
Gyulladás, vagy jelentékeny
szennyeződés a GI traktusból, áthatoló, 4 óránál kevesebb ideig ellátás
nélkül maradt traumás sérülések, az aszeptikus műtéti technika súlyos hibája
|
kb. 20
|
|
Szennyezett - fertőzött
(IV. csoport)
|
Gennyes fertőzés, preoperatív zsigeri
perforáció, 4 óránál tovább ellátás nélkül maradt penetráló traumás sebek
|
kb. 40
|
[ vissza az elejére ]
Posztoperatív sebkezelés
Döntő tényező az aszepszis
szabályainak rigorózus betartása:
- Az elsődlegesen zárt sebet
steril fedőkötés fedi 48 óráig,
- Higiénés kézfertőtlenítés a
sebkezelés előtt és után,
- Fedőkötés csere esetén steril
technikát kell alkalmazni.
[ vissza az elejére ]
A kórokozók eliminálása, inaktiválása
Sterilizálás
Élő mikroorganizmusok
(beleértve a nyugvó formákat, pl. spórákat) elpusztítása, teljes csíramentesség,
melyet különböző fizikai és kémiai behatásokkal, módszerekkel, eszközökkel lehet
elérni.
1. Autoklávozás
Hatékony és olcsó sterilizálási
eljárás. Hatásossága azon alapszik, hogy a túlnyomás alatt álló gőz
hőmérséklete meghaladja a 100°C-ot: 108 kPa esetén 121°C, 206 kPa esetén
hőmérséklete 134°C
lesz. A sterilizáláshoz szükséges idő az első esetben 20, a másodikban 10 perc
lesz. A vírusok és spóraképző baktériumok elleni hatékonyság feltétele, hogy a
készüléket légtelenítsük, és a gőz közvetlenül érje az anyagok felszínét. A
hatékonyságot a csomagoláson elhelyezett indikátorcsík színváltozása jelzi.
Hátránya, hogy hőérzékeny tárgyak esetén nem alkalmazható.
2. Gázsterilizálás etilén-oxiddal
Nagy behatoló képességgel
rendelkezik, hatékony baktériumokkal, vírusokkal és spórákkal szemben. Előnye,
hogy hőérzékeny tárgyaknál is alkalmazható. Hátránya, hogy gyúlékony, mérgező
és drága; a sterilizált felszínen toxikus és irritáló etilén-oxid maradványok
lehetnek, ezért az így sterilizált eszközök használata előtt hosszabb tárolás
(szellőztetés) szükséges.
3. Hideg sterilizálás
A sporicid kémiai szerek főképp
dezinfekcióra használhatók, de hosszabb ideig alkalmazva sterilizálnak is.
Előnyük, hogy viszonylag olcsók, és hőérzékeny tárgyak esetén is alkalmazhatók.
Hátrányuk, hogy toxikusak és irritálnak. A leggyakrabban alkalmazott folyékony
sporicid szer a 2%-os glutáraldehid (Cidex), amely a legtöbb baktériumot és
vírust 10 percen belül elpusztítja, a spórákat csak 3 óra után.
4. Besugárzás
A gammasugárzás és az
elektronsugárzás kiválóan sterilizál. Inkább ipari célokra, egyszer használatos
eszközök (pl. műanyagfecskendők, tűk) és anyagok (pl. kötszerek) hideg
sterilizálására használják, mint kórházi sterilizálásra.
[ vissza az elejére ]
Dezinficiálás
Élő, szaporodóképes mikroorganizmusok
számának csökkentése elpusztításuk, illetve inaktiválásuk révén. Általánosan
használt módszerei:
1. Alacsony hőmérsékletű gőz
A legtöbb baktérium és vírus
elpusztul nedves hő hatására. Lumennel bíró, üreges tárgyak fertőtlenítésére
általában 73°C-os telített vízgőzt használunk, több mint 10 percig. Hőérzékeny
tárgyaknál nem alkalmazható.
2. Kémiai dezinficiensek
Hőérzékeny tárgyaknál is
alkalmazhatók, de a hőnél kevésbé hatásosak. A mikroorganizmusok érzékenysége
nagyon eltérő velük szemben:
-
Gram-pozitív baktériumok nagyon érzékenyek;
- Gram-negatív baktériumok kissé ellenállók;
- Clostridium és Mycobacterium nagyon ellenálló;
- A lassú vírusok kifejezetten ellenállók.
A fertőtlenítő szerek
felhasználására vonatkozólag (alkalmazási javaslat, oldatok elkészítése, a
különböző anyagok és tárgyak hatásos fertőtlenítéséhez szükséges töménységi
fok, behatási idő, stb.) az OEK által kiadott “Tájékoztató a fertőtlenítésről
és fertőtlenítőszerekről" c. kiadvány ad útmutatást. Fontosabb szerek: fenol
származékok, klórvegyületek, alkoholok, kvaterner ammónium származékok.
[ vissza az elejére ]
A sebészeti beteg és az aszepszis
Napjainkra a tágabban értelmezett sebészi aszepszis már részletesen
kidolgozott rutineljárássá vált. Az aszepszissel kapcsolatos szabályokat be
kell tartani az operálandó beteg, a műtétben közreműködő műtői személyzet, a
műtőhelyiség, a műtői tárgyak, felszerelések, eszközök esetében is. Minden
műtét előtt sebészi bemosakodást, kézfertőtlenítést kell végezni. Steril
műtőköpeny és gumikesztyű, steril izolálás, műszerek és varróanyagok
alkalmazása nélkül modern sebészet nem művelhető. A sebészi aszepszis szigorú
óvintézkedéseket igényel, a steril területen dolgozóknak meg kell érteniük,
hogy a technikai szabályok legkisebb megsértése is akár végzetes fertőzést
eredményezhet.
[ vissza az elejére ]
A bőr előkészítése, műtét előtti tennivalók
1. Fürdés
Nem bizonyított egyértelműen,
hogy a bőr alacsonyabb csíraszáma alacsonyabb sebfertőzési aránnyal járna, de
elektív esetekben teljes toalett szükséges; lehetőleg antiszeptikus szappannal
(klórhexidin, kvaternol) a műtéthez legközelebbi időpontban.
2. Borotválás
A szőr, haj eltávolítása
közvetlenül a műtét előtt történjék, a lehető legkisebb hámsérüléssel.
Közvetlenül a műtét előtt elvégezve a sebfertőzési arány 1%, 12 órával a műtét
előtt elvégezve a sebfertőzési arány >5%. Ennek oka, hogy a hámsérülésekben
ennyi idő alatt már baktériumok szaporodhatnak el. Gépi borotválás,
szőrtelenítő krémek esetén a fertőzési arány >1%.
3. A bőr előkészítése
Elektív műtét esetében a műtétet
megelőző napon (a műtéthez legközelebbi időpontban) történik. A bőrön
alkalmazható fertőtlenítőszerek a következők:
- 70%-os izopropil-alkohol: denaturál, baktericid,
hatástartama rövid;
- 0.5%-os klórhexidin (kvaternol): baktericid,
spórákra nem hat, hosszú hatású (6 óra);
- 70%-os povidon-jodid: oxidál, a spórák ellen
hatásos, szerves anyagok (pl. vér) gyorsan inaktiválják, irritálhatja a bőrt.
[ vissza az elejére ]
Műtét előtti bőrfertőtlenítés, lemosás

A bemosakodás (sebészi
kézfertőtlenítés) után, a beöltözés (steril műtőköpeny felvétele) előtt
végezzük. A lemosás a tervezett metszésvonaltól mindig kifelé, körkörösen
történik. A fertőtlenített terület elég nagy legyen az esetleges sebvonal
meghosszabbításhoz, drén behelyezéshez. Általában két fázisból áll (az adott
műtő elfogadott, és általánosan alkalmazott szabályai szerint kell elvégezni):
1. benzinnel történő zsírtalanítás; 2. kétszeri lemosás engedélyezett fertőtlenítőszerrel:
1-5 %-os jódtinktúrával (klasszikus, ma már alig alkalmazzák), povidon-jodiddal
(Betaisodona - általánosan alkalmazott szer), (jód)érzékeny bőrű beteg esetében
alkohollal, Dodesept oldattal stb.
A műtéti terület lemosását
"magfogóba" fogott steril "gézgombócokkal", a
"bucikkal" végezzük el. Aszeptikus beavatkozásnál mindig a tervezett
metszéstől indulva haladunk a periféria felé, szeptikus, vagyis fertőzött
műtéti terület esetén a periféria felől haladunk a beavatkozás tervezett helye
felé. A lemosásnál a széli részek felé haladó, ezért egyre szennyezettebbé váló
bucival sohasem térünk vissza a terület közepe felé. A lemosás végén a
testhajlatokban összegyűlt benzint, illetve fertőtlenítőszert a bőrgyulladás
elkerülése céljából felitatjuk.
[ vissza az elejére ]
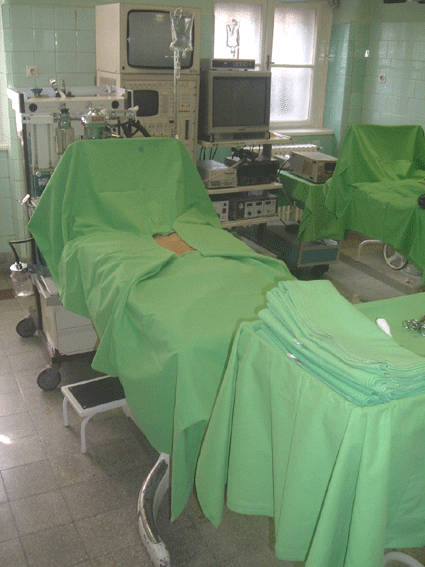
A műtéti területet izolálása

A bőrfertőtlenítést követően a
műtéti terület tisztaságának, a műtétben részt vevő személyzet által viselt
műtősköpeny és gumikesztyű, valamint a műtét során használt műszerek, eszközök,
anyagok sterilitásának megőrzése céljából a fertőtlenített műtéti területet
steril len textíliával, steril vízhatlan papírral, továbbá steril kiegészítő
tartozékok (esetleg steril műanyag fólia) alkalmazásával izoláljuk a nem
fertőtlenített bőrfelületektől, illetve testtájékoktól. Az izolálás
megakadályozza a betegből származó kontaminációt. A fertőtlenített, de
sterilnek nem tekinthető műtéti területre ragasztható steril, öntapadós,
műanyag fóliák hasznossága a posztoperatív fertőzések megelőzésében kérdéses,
mivel a fokozott izzadás révén elősegíthetik a bőr reziduális baktériumainak a
felszínre kerülését a műtét alatt. Mivel a fertőtlenített bőr mélyebb
rétegeiben mindig maradnak baktériumok, ezért a bőrt sem műszerrel, sem kézzel
nem szabad megérinteni. Az izoláláshoz a humán műtéteknél általában egyszer
használatos steril textilkendőket, vagy permeábilis len-textíliákat használunk,
amelyeket öntapadó felületek rögzítenek a beteg bőréhez. Ezek hiányában azonban
négy steril lepedőt is használhatunk. Általános sebészeti beavatkozások, hasi
műtétek esetén a speciálisan hajtogatott első lepedővel a műtősnő és az
asszisztens a beteg lába felől végzi el az izolálást. Ezután a Mayo-asztal már
odatolható a műtőasztal lábvégéhez. A második lepedővel a beteg feje felől
izolálnak, amelyet az asszisztens "cserebogárral" a műtőasztal
lírájához rögzít. Ezután következik a két oldalsó izoláló lepedő felhelyezése.
A lemosott területnél mindig kisebb részt izolálunk. A lepedők a betegre való
helyezés után a műtéti terület közepe felé már nem mozgathatók, csak a
periféria felé, mert kórokozókat vihetünk a nem fertőtlenített részekről a
műtéti területre. A lepedőket - az izolált terület négy sarkán - Backhaus-fogókkal egymáshoz és a beteg bőréhez rögzítik. A fogók okozta
pontszerű szúrt sebek nyom nélkül gyógyulnak.
[ vissza az elejére ]
A betegek fektetése
A beteget elhelyezhetjük háton
(standard fektetés, pl. hasi műtét), oldalt (pl. mellkassebészet), vagy hason
fekve (pl. varixműtét). Néhány fektetési típust külön kell említeni.
1. Trendelenburg-helyzet
(Friedrich Trendelenburg (1844-1924) német sebész által leírt (1881) pozíció).
Fejjel lefelé 45o-os dőlésszögű (a fej a vízszintes alá süllyed)
fektetés. Indikációi: a vénás nyomás csökkentése (pl. varix műtét), a
vékonybelek visszatartása a medencéből (pl. nőgyógyászat, laparoszkópos
műtétek). A Trendelenburg helyzet élettani hatásai: megnövekedett vénás
visszaáramlás, emelkedett intracranialis és intraocularis nyomás, megnövekedett
intragastricus nyomás → gyomortartalom reflux, vénás pangás az arcon és
nyakon.
2. Fordított (vagy anti-) Trendelenburg
helyzet. Élettani hatásai: csökkenő vénás visszaáramlás → perctérfogat
(CO) esés, artériás középnyomás (MAP) csökkenés, a tüdő funkcionális rezerv
kapacitása megnő.
3. Oldalfekvés - laterális
decubitus helyzet. Indikációi: thoracotomiák, vese, váll, csípő műtétek.
Problémákat okozhat, mivel megváltoztatja a fiziológiás légzést.
Lateralis decubitus pozícióban
flexió, kiemelés az asztal közepén. Indikáció: nephrectomia. Problémák okozhat
a vena cava kompresszió → csökkenő vénás visszaáramlás és hipotenzió.
4. Kőmetsző helyzet. Indikáció: nőgyógyászat, végbél sebészet.
Problémát jelenthet, hogy az alsó végtagi autotranszfúzió növeli a preloadot (a
perctérfogat a beteg volumen státusától függően változik), a vitálkapacitás
csökken, és az aspiráció kockázata nagy: anaesthesia indukció tilos ebben a
helyzetben!
5. Kraske-féle
térd-könyök helyzet. Indikáció: proctológia - rectalis, perianalis, coccygealis
sebészet.
[ vissza az elejére ]
A műtői személyzet és az aszepszis
A műtő területén érvényes viselkedési szabályok

- A műtőben csak azok tartózkodhatnak, akiknek
jelenléte elengedhetetlenül szükséges.
-
Kerülni kell a felesleges légmozgással járó
tevékenységet (beszéd, nevetés, tüsszentés, járkálás). Az egész műtőre a
nyugalom légköre legyen a jellemző, a mozgás és a beszélgetés a
legszükségesebbre korlátozódjon.
-
A műtőbe csak az ott rendszeresített öltözékben
és cipőben szabad belépni, tehát a fehérnemű kivételével teljes öltözékcserét
kell végrehajtani. Az átzsilipelés nem csak a személyzetre, de a betegekre is
vonatkozik, akiket az előkészítő helyiségben helyeznek át a műtőben használatos
kocsikra.
-
A műtő területét tilos elhagyni műtői
ruházatban.
- A műtő ajtói zárva tartandók.
- A műtőtraktusban a tartózkodó helyiségen kívül
csak sapkában és maszkban szabad közlekedni, amelyeknek el kell takarniuk a
hajat, a szájat és az orrot is. A maszkot cserélni kell, ha átnedvesedett.
[ vissza az elejére ]
A műtői aszepszisnek a műtői személyzetre
vonatkozó általános szabályai

-
A műtőben dolgozók számára szigorú személyi higiéné szükséges. Műtéti
beavatkozásban csak sebészi kézmosás, bemosakodás után lehet részt venni. A
bemosakodó ékszert, gyűrűt, karórát nem viselhet, a körmöknek tisztáknak kell
lenniük, nem lehet rajtuk körömlakk. A sebészi bemosakodást mindig az adott műtő
elfogadott és általánosan alkalmazott szabályai szerint kell elvégezni.
-
A bemosakodott,
"steril" személyzet csak a steril területen belül mozoghat. A steril
terület határait az izolálás jelzi.
- A nem steril
személyzet nem közelíthet meg steril területet vagy bemosakodott, steril
személyt, nem nyúlhat steril felszínek fölé, és csak nem steril eszközöket
kezelhet.
- A steril műtői
személyzet mindig egymás felé fordul, soha nem mutat hátat egymásnak vagy a
steril műtéti területnek.
- Légúti infekció vagy
nyílt, váladékozó seb kizárja a műtéti közreműködést.
[ vissza az elejére ]
Bemosakodás, beöltözés
1. Átöltözés
A műtőben csak bemosakodó ruhában (általában zöld vagy kék színű tunika és
nadrág) tartózkodhatunk, utcai vagy osztályos ruha, orvosi köpeny viselése
tilos. Kötelező a műtői papucs (vagy a műtőben vagy a sebészeti osztályon
használt cipő + lábzsák) használata. Az átöltözés, a sapka és a maszk felvétele
az öltözőben történik.
2. Sapka, maszk felvétele
A műtőben a személyzet az egész hajat beborító papír vagy textilsapkát és
sebészi maszkot visel, amelyeket a műtőbe való belépés előtt kell felvenni. A
maszknak szorosan kell illeszkedni az arcra és az orra is. A maszkot minden
műtét előtt, de ha átnedvesedik, azonnal le kell cserélni. Egyes műtéteknél
(pl. szívsebészet) két maszk viselése is ajánlható.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
3. Bemosakodás, a sebészi kézfertőtlenítés
Minden műtét és steril beavatkozás előtt sebészi kézmosást, bemosakodást
kell végezni. A kéz nem tehető csíramentessé, a bemosakodás célja a tranziens
és a rezidens baktériumflóra redukálása. A bemosakodás során nemcsak a
bőrfelület tranziens flóráját elimináljuk, de átmenetileg a mélyebben ülő
rezidens csírák nagy részének aktivitását is gátoljuk. A bemosakodó szer vékony
filmréteget képez a bőrön, ily módon megakadályozva a kriptákban tartózkodó
rezidens baktériumok felszínre kerülését.
A jelenleg alkalmazott módszerek alapja az Ahlfeld-Fürbringer-féle kétfázisú bemosakodás, a mechanikus
kézmosást követő kézfertőtlenítés.
Az első fázis a mechanikus kéztisztítás. Körömtoalett után a kezet és
alkart könyökig szappannal és meleg folyóvízzel megmossuk. Steril kefével csak
az ujjbegyet és a körmöket tisztítjuk, majd a kezeket és az alkart leöblítjük.
Az első fázis legalább három, legfeljebb öt percig tart.
A második fázis a kézfertőtlenítés. A dezinficiáló szert (5 x 5 ml) a kéz
és az alkar bőrébe bedörzsöljük, általában 5 x 1 percig. A jelenleg alkalmazott
dezinficiáló szerek: alkohol, fenol, hexachlorophen, jód, klórhexidin
tartalmúak. Gyári készítmények: Dodesept Hand, Promanum N, Septoderm Hande,
Skinman Intensive, Bradoderm, Spitaderm, Betaisodona (jódos oldat), Sterillium
(alkoholos oldat).
A bemosakodás után késedelem nélkül be kell lépni a műtőbe, könyökben
feltartott kezekkel, vigyázva arra, hogy immár "steril" kezünkkel ne
érintsünk meg semmit.
3.1. Mechanikus tisztítás
-
A rajtunk lévő órát,
gyűrűt, karkötőt, levesszük.
-
Körömtoalett
következik, körömvágás, a köröm alatti terület megtisztítása steril
eszközökkel.
-
Beállítjuk a megfelelő
vízáramot és vízhőmérsékletet. Meleg, de nem forró vizet használunk.
- Mindkét kezet és az
alkart szilárd vagy folyékony szappannal és vízzel alaposan meg kell mosni,
majd leöblíteni. Beszappanozzuk a kezet, az ujjakat, az ujjak begyét, az ujjak
közét, a tenyeret és a kézhátat. Beszappanozzuk az alkart a könyökig.
Bemosakodás közben vigyázunk arra, hogy a kezünk magasabban legyen, mint az alkar,
hogy a szennyezett szappanos víz ne folyhasson a kezekre.
- A kezeket és az
alkarokat meleg folyó vízzel alaposan le kell öblíteni. Ezt mindig egy
irányban, a kezektől kiindulva az alkarok felé folytatva végezzük. Az öblítést
az ujjakkal kezdjük. Kezünket úgy tartjuk, hogy magasabban legyen, mint a
könyök, hogy a víz a könyök irányába folyjon. Ha szükséges, megismételjük az
öblítést, de a kezünket és a karunkat sohasem mozgatjuk előre-hátra a víz
alatt, nehogy a meg nem tisztított részekről szennyeződés kerüljön a megmosott
részekre.
- A köröm, a körömágy
tisztításához autoklávban sterilizált körömkefét kell használni, személyenként
külön-külön. A legmegfelelőbb a természetes szálú körömkefe. A kefét jól
benedvesítjük, majd kézbe vesszük a szappant, és beszappanozzuk. A szappanos
körömkefével alaposan megtisztítjuk a körmök alját, a körömágyat és az
ujjbegyeket. A kéz és kar kefézése tilos.
- Ledobjuk a használt
körömkefét.
- A kezeket és az
alkarokat meleg folyó vízzel ismét alaposan le kell öblíteni. Ügyeljünk az
öblítés gondos végrehajtására, ugyanis a visszamaradó szappannyomok az
alkoholos kézfertőtlenítő szerek hatását csökkenthetik, illetve
semlegesíthetik.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
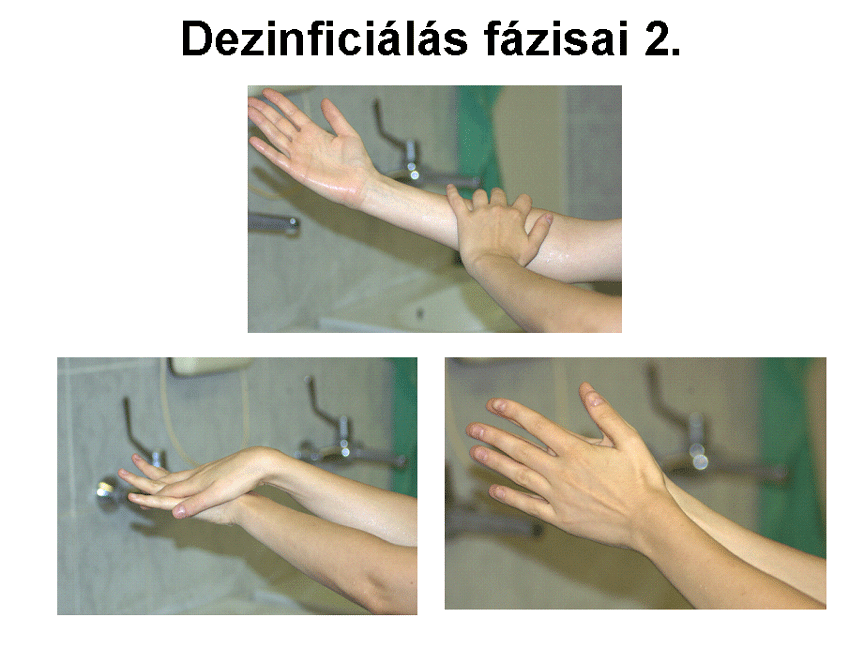
3.2. Kézfertőtlenítés
Mindkét tenyerünket a fali (esetünkben fotocellás) adagoló csöve alá
tartva, a készülék 5 ml kézfertőtlenítőt juttat a tenyerünkbe, amelyet 1 percen
keresztül alaposan bedörzsölünk az ujjak, a kéz és az alkar bőrébe. A
bedörzsölést egy harántujjnyival a könyök alatt fejezzük be - tiszta kezünkkel
ne érintsünk meg nem mosott bőrfelületet. A fertőtlenítést még négyszer
megismételjük, azonban az alkaron mindig egyre kisebb területet dezinficiálunk:
a második alkalommal a könyök alatt három harántujjal, a harmadiknál az alkar
közepén fejezzük be. Az ötödik adaggal már csak a kezeket dörzsöljük be a
csuklóig, az alkarokat nem. Ha detergenst nem tartalmazó, alkohol alapú szert
használunk, nem szabad leöblíteni, hagyni kell rászáradni a bőrre, amely így
filmszerű bevonatot képez. Ez megakadályozza a reziduális flóra kikerülését a
bőrfelszínre, és inaktiválja az esetleg mégis kijutó baktériumokat. Ha a szer
detergenst is tartalmaz, steril vízzel le kell öblíteni.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
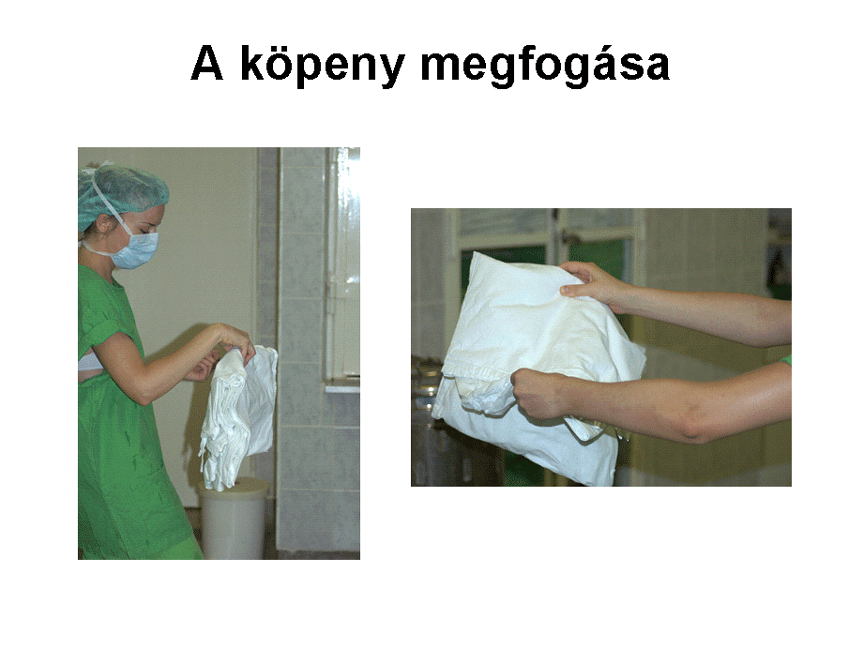
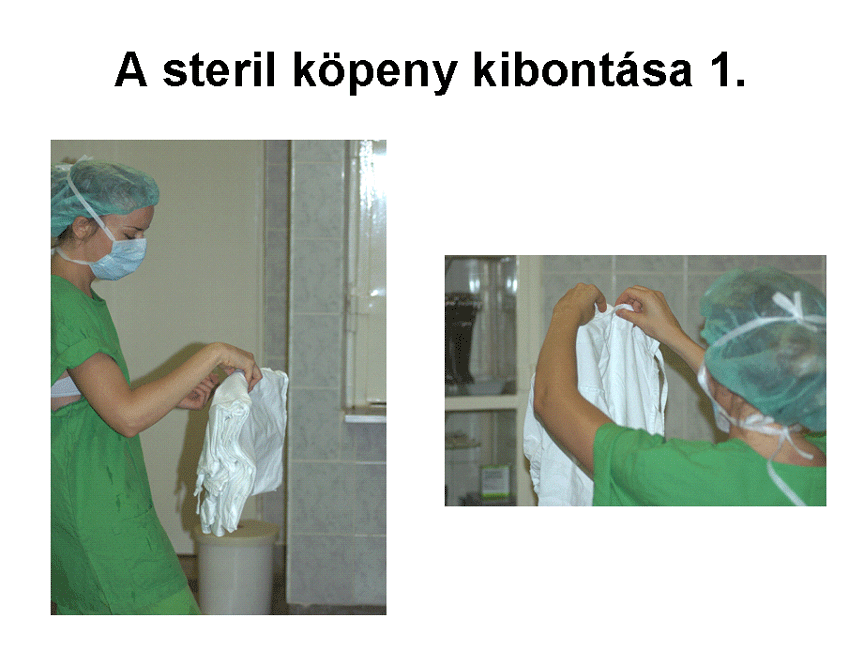
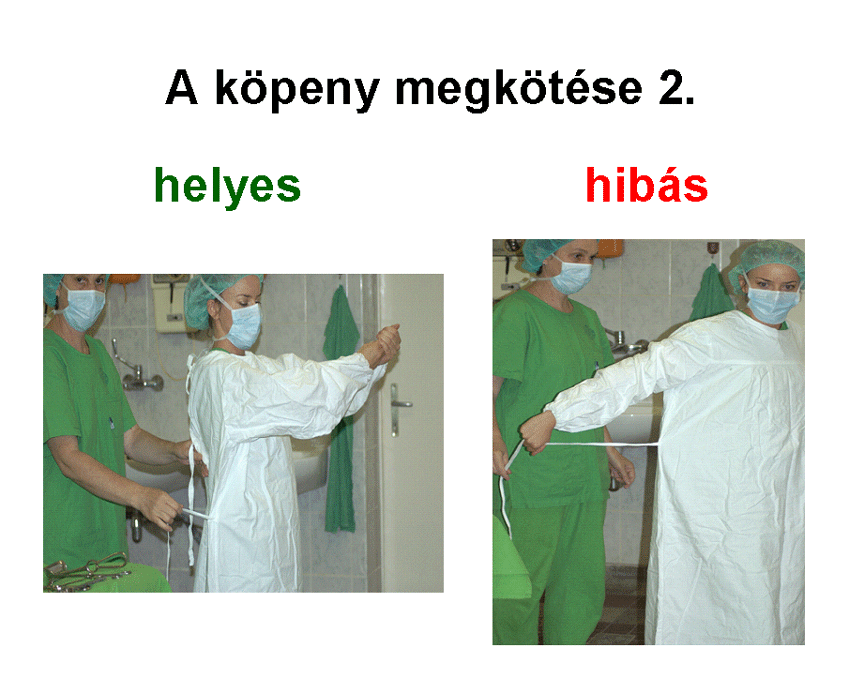
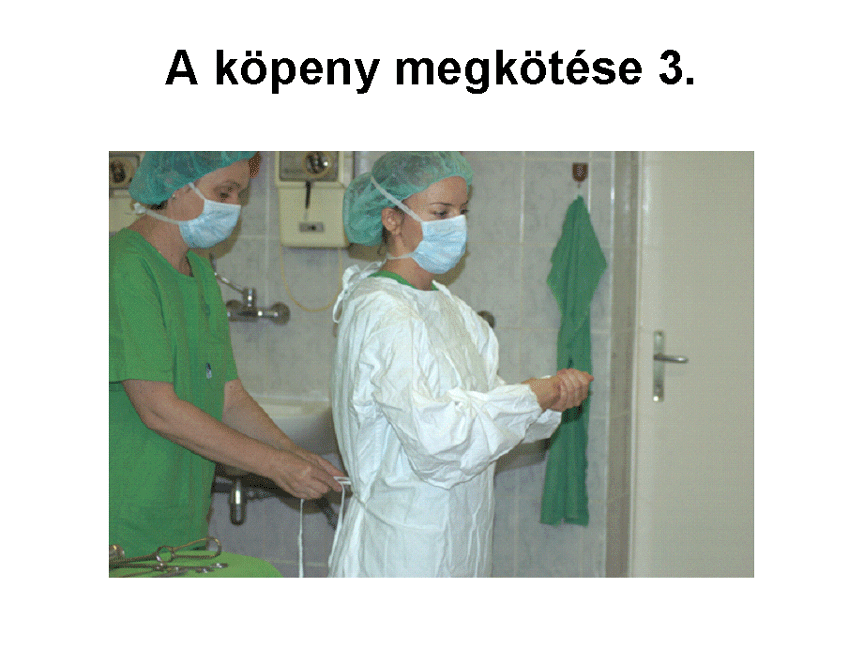
4. Beöltözés, a köpeny felvétele
Bemosakodás után a műtősköpenyt vagy a már steril műtősköpenybe öltözött
műtősnőtől kapjuk meg, vagy a műtőben elhelyezett, lábpedállal nyíló ún.
Schimmelbusch-dobozokból vesszük ki saját magunk.
A beöltözés lépései
-
A Schimmelbusch-dobozt
lábpedállal kinyitva egyik kezünkkel a hozzánk legközelebb eső steril köpenyt
kihúzzuk, eközben másik kezünkkel visszatartjuk a többit. A műtőköpenyek mindig
úgy vannak hajtogatva, hogy belső felszínük néz felénk, így a külső felszínhez
nem érhetünk hozzá. Ügyelni kell arra is, hogy sem a kezünkkel, sem a köpennyel
ne érjünk a doboz széléhez.
-
Hátrébb lépünk a Schimmelbush-doboztól,
hogy a köpennyel ne érjünk hozzá a beöltözés során.
-
A középen megfogott
köpenyt felemeljük, és másik kezünkkel megfogjuk a nyaki részt, amely mindig
alul található. A köpenyt magunktól eltartva hagyjuk kibomlani.
-
Megkeressük a nyakrész
összefektetett két szélét, majd ezeknél fogva széthajtjuk a köpenyt, úgy hogy a
belső felszíne nézzen felénk. Megkeressük a karnyílásokat, és magunk felé
fordítjuk.
-
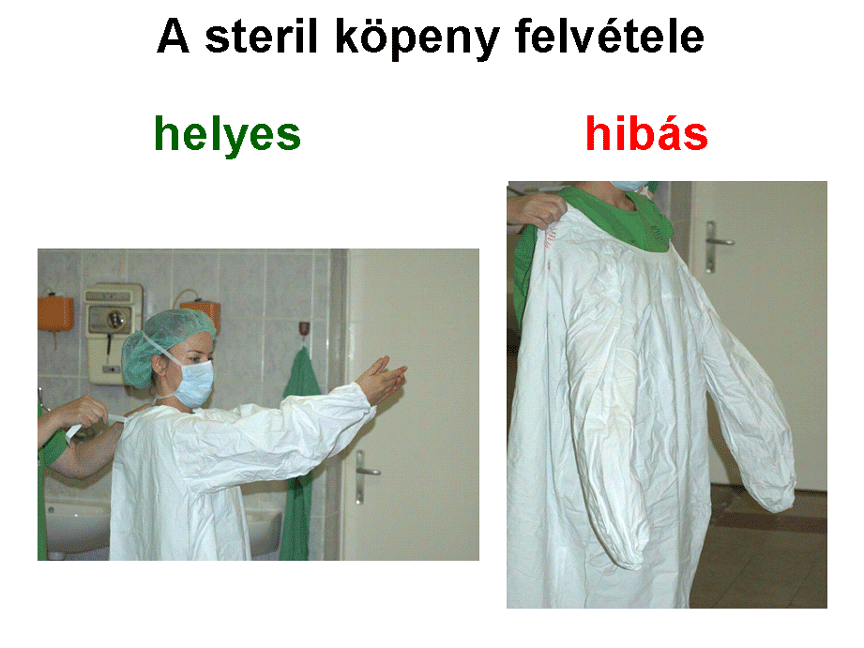
A köpenyt nyakrészénél
fogva kissé feldobjuk a levegőbe, és mindkét kezünket egyszerre, határozott
mozdulattal a nyílásokba vezetjük. Ne akarjunk egyedül felöltözni, ne
erőltessük karunkat a köpenybe annál tovább, mint amennyire ez spontán módon
sikerült.
-
A mögöttünk álló
műtőasszisztens segít felöltözni. A vállunk fölött átnyúlva megfogja a nyakrészt,
és a köpenyt ráhúzza párhuzamosan előre tartott karjainkra, majd a vállainkra.
Ezután a helyére igazítja a köpenyt.
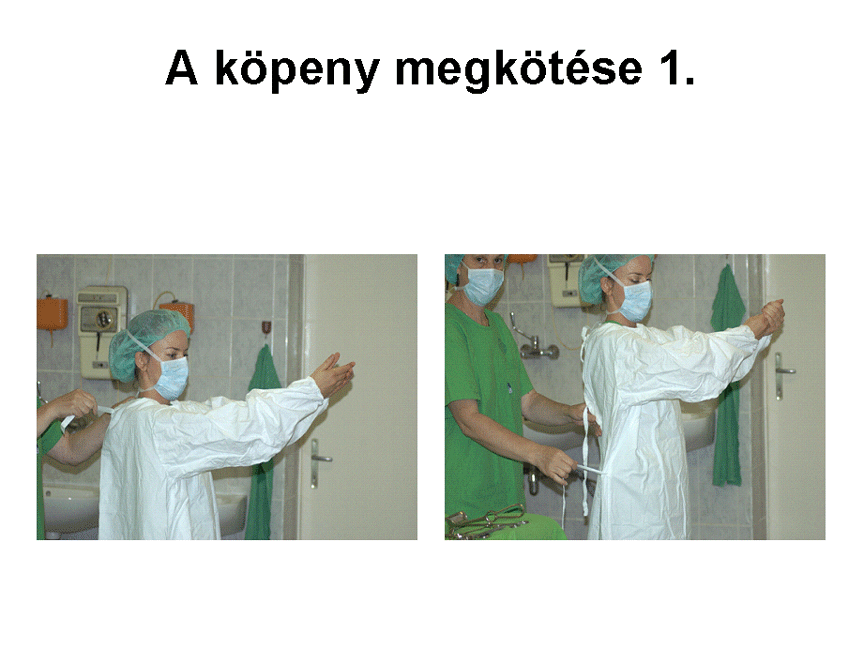
-
Ezalatt a köpeny
mandzsetta részét a csuklónkra igazítjuk, és ha van szalag a végén, azzal
rögzítjük. A műtőasszisztens összeköti a hátsó szalagokat. A deréktájéki
hosszabb szalagokat is ő köti meg, ne próbáljuk meg hátraadni neki. Eközben
ugyanis hozzáérhetünk a köpenyfelvételben segítő nem steril személyhez.
Kivétel, ha a deréknál lévő szalagok elöl középen vannak felvarrva. Ilyenkor a
karjainkat magunk előtt keresztezve megfogjuk az ellenkező oldali szalagot, és
oldalra eltartjuk őket. Így a segítő személy a köpeny megérintése nélkül meg
tudja fogni és kötni őket hátul.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
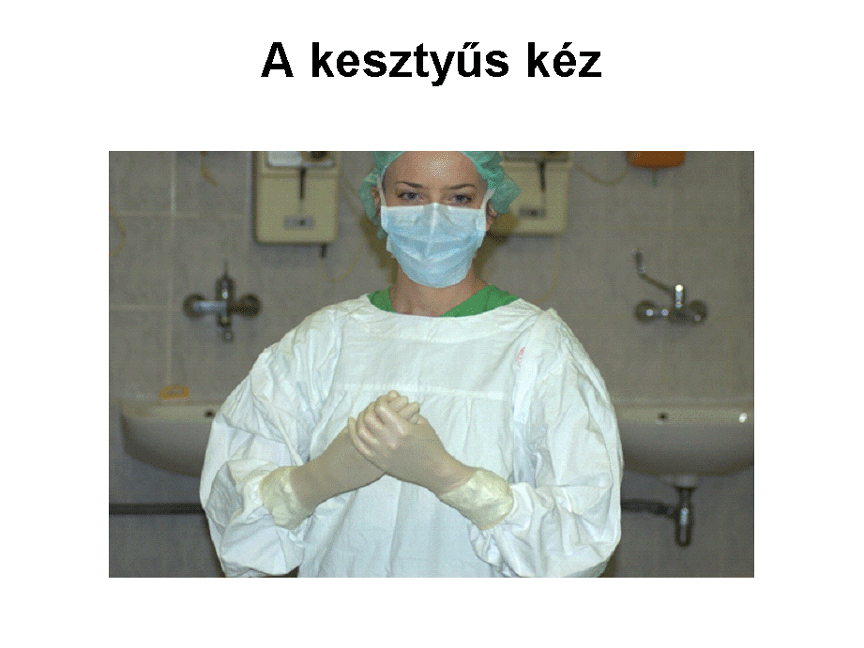
5. A gumikesztyű feladása
- A steril gumikesztyű
felvételében a steril műtősköpenyt és steril gumikesztyűt viselő műtősnő segít.
A kesztyűket egyenként, a mandzsettájuknál visszahajtva, papírcsomagolásban
sterilizálják és páronként tárolják.
- A műtősnő először a balkezes kesztyűt tartja elénk, mindkét
kezével a mandzsetta alá nyúlva a kesztyű nyílását szélesre tárja. A kesztyű
külső felszínét csupasz kézzel nem érinthetjük meg, csak a belsejét, hiszen
kezünk a bemosakodás ellenére sem tekinthető sterilnek. Bal kezünk mutatóujját
a kesztyű nyílásába belülről
beleakasztva a nyílást nagyobbra tágítjuk, és ezzel segítjük a kesztyű
felvételét. Jobb kezünket egy határozott mozdulattal a kesztyűbe dugjuk, a
műtősnő ezzel egyszerre a kesztyű mandzsettáját ráhúzza az alkar csukló feletti
részére, vagyis a köpeny mandzsetta része fölé.
- A műtősnő a jobbkezes kesztyűt az előbbihez
hasonlóan nyújtja felénk, ekkor bal kezünk kesztyűs mutatóujjával kívülről, a visszahajtott mandzsetta alá
nyúlva tágítjuk ki a kesztyű nyílását, és a jobb kezünket a kesztyűbe dugjuk,
miközben a műtősnő egy határozott mozdulattal rásegíti alkarunkra a kesztyűt.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
Ügyeljünk arra, hogy a kesztyűn kívülről ne maradjon a belsejének
síkosításra használt talkum, mert ez a hasüregbe jutva adheziók kialakulásához
vezethet. A sapkát, maszkot, steril köpenyt és gumikesztyűt viselő személy
készen áll a műtétben való közreműködésre.
6. A gumikesztyű levétele
Műtét közben kesztyűcserekor a kezünk tisztaságának megőrzése, a műtét
végén pedig saját érdekünkben, a fertőzéstől való védelem céljából a kesztyűt
úgy kell levetnünk, hogy külső felszíne ne érintkezzék a kezünk bőrével. Ezért
jobb kezünkkel megfogjuk a bal kesztyű mandzsettáját, és kifordítva a tenyerünk
közepéig lehúzzuk, úgy hogy a kesztyű kifordult belső része túlérjen az
ujjainkon. Ezzel megfogjuk a jobb kesztyű mandzsettáját, és ezt is kifordítva
húzzuk le. Így csak a kesztyű belső felszíne érintkezhet a bőrünkkel.
[ vissza
az elejére ]
A steril műtőben való viselkedés, mozgás

- A steril műtői személyzet mindig az aszepszis
szabályait betartva mozog: steril személlyel és felülettel (pl. műtőasztal) szembe
fordul, a nem steril felület felé pedig háttal fordulva közlekedik (pl.
helycserekor). Mindig “mellkas a mellkassal szemben", illetve "hát a hátnak
fordul".
- A kezeket mindig a köpeny steril részének
határán belül (mellkasi terület) kell tartani, sosem engedjük a derékvonal alá.
A steril műtőköpeny háta és hónalja nem tekinthető sterilnek. Az axillaris
vonaltól oldalra eső terület, a derék alatti rész, a ruha ujja a válltól a
könyök felett 10 cm-ig nem tekinthető sterilnek
- Steril kéz sosem nyúlhat a maszkhoz, sapkához
vagy a köpeny nem steril részéhez. Nem szabad a szemüveghez érni, meg kell
kérni a nem steril műtőssegédet, hogy igazítsa meg. Csak steril eszközt, műszert használhatunk,
és steril felületet (pl. steril textíliával fedett beteget, asztalt)
érinthetünk meg. Steril tárgy és bizonytalan sterilitású tárgy kontaktusa a
fertőzés veszélyével jár.
- Nem szabad a leesett műszerek után nyúlni,
felvenni őket. Nem szabad műszert elvenni a műszerasztalról, a műtősnőtől kell
kérni.
[ vissza az elejére ]
Az aszepszis műtővel kapcsolatos általános szabályai

- A steril
műtéti beavatkozáshoz csak steril eszközöket lehet használni.
- A bemosakodott, steril műtői személyzet csak
steril eszközt, műszert használhat.
- A steril tárgy csak akkor marad steril, ha
steril személy vagy eszköz érinti meg.
- A derékmagasság alatt levő tárgy nem számít
sterilnek.
- Ha steril tárgy bizonytalan sterilitású tárggyal
érintkezik, elveszti a sterilitását.
- Ha steril tárgy vagy steril felület tartósan
levegőn van, elkerülhetetlenül fertőződik.
- A nedves steril felszín a kapilláris aktivitás
miatt elkerülhetetlenül fertőzötté válik (pl. steril csomagolás, izolálás
átnedvesedése).
- A steril tárgyakat, folyadékot tartalmazó
edények, dobozok széle nem tekinthető sterilnek.
- Bizonyos testtájakon (orr, száj, gát) a műtéti
terület nem tekinthető sterilnek, de az aszeptikus műtéti technika alkalmazása
itt is kötelező.
[ vissza az elejére ]
Az aszepszis biztosítására és a sebfertőzések
elkerülésére szolgáló további fontos tennivalók
- Kesztyűcsere. A műtét közben (pl. bél megnyitását
követően) feltételezhetően mikroorganizmusokkal szennyeződött kesztyűt le kell
cserélni. Kesztyűt kell cserélni a kesztyű sérülése esetén, valamint a hosszú
műtétek közben is, és természetesen az egyes műtétek között is. Az utóbbi
esetekben szükség van átmosakodásra
(utófertőtlenítésre vagy újabb bemosakodásra is).
- Műszercsere. A potenciálisan fertőződött műszereket a
ledobóba kell dobni (pl. a bőrmetszéshez, a bél megnyitásához használt szikét
és egyéb műszereket, stb.) és ki kell cserélni.
- A műtéti seb befedése. A sebet steril kötéssel be kell
fedni, hogy megakadályozzuk a mikroorganizmusoknak a környezetből a sebbe való
bejutását.
- A sebben felgyülemlő szövetnedvek, szivárgó vér
elvezetésére lehetőleg zárt rendszerű drénezést kell alkalmazni.
- Könnyen tisztítható és sterilizálható fémműszereket
vagy egyszer használatos műszereket és varróanyagokat, műanyag kanülöket,
dréneket, érprotéziseket kell használni.
-
Az aszeptikus és szeptikus műtéteket térben, de
legalább időben el kell különíteni: az aszeptikus műtéteket (pl. sérv-, struma-, visszérműtét) steril (aszeptikus) műtőben, a fertőző, szeptikus
műtéteket (pl. vastagbél, appendectomia, aranyér, tályog) szeptikus műtőben
kell végezni. Ha térben nem különíthetők el, akkor először az aszeptikus
műtéteket végezzük el, azután operáljuk a szeptikus eseteket. Ezek befejezését
követően a műtőt ki kell takarítani és fertőtleníteni.
[ vissza az elejére ]
Az aszepszisszel kapcsolatos teendők a posztoperatív időszakban
- Az aszeptikus és a szeptikus műtéten átesett betegeket
el kell különíteni, lehetőleg külön kórteremben kell elhelyezni őket.
- Kötéscserét csak indokolt esetben kell végezni.
- A kötéscserét először az aszeptikus betegeken végezzük
el.
- A kötözés steril műszerekkel, kötszerekkel történik.
- A kötözést minden beteg esetén külön steril
gumikesztyűben végezzük el, előtte és utána fertőtlenítő kézmosást végzünk.
[ vissza az elejére ]
A sebészi antiszepszis
Kevésbé
hatékony, mint a megelőzés. Sebfertőtlenítő oldatok, porok (hidrogén-peroxid, Betadin, bórsav, stb.) lokális alkalmazásával, illetve szisztémás
antibiotikum-kezeléssel próbáljuk meg elpusztítani, ill. inaktiválni a sebbe
jutott kórokozókat (ld. később).
[ vissza az elejére ]
A műtő felépítése és berendezése, alapvető
technikai háttér
A műtőkomplexumot az
osztályoktól, valamint az intenzív egységtől építészetileg el kell különíteni.
A korszerű műtők több részből állnak: öltözők, bemosakodó, betegátadó
helyiségek, műtők. A műtő 50-70 m2-es, tágas, jól megvilágított,
általában ablaktalan, mesterségesen szellőztetett, klimatizált, mennyezetig
csempézett helyiség. A korszerű műtőben túlnyomást hoz létre a réteges, nem
örvénylő levegő beáramlást szolgáltató lamináris air flow berendezés. A műtő
falai és padlója hézagmentesek, könnyen lemoshatók, fertőtleníthetők. Az ajtói önműködőek. A belépés általában zsiliprendszeren
keresztül történik, a személyzet csak átöltözés után, bemosakodó műtői ruhában,
műtői papucsban vagy lábzsákban léphet be a műtőtraktusba. Berendezései
kerekeken guríthatók. Központi vagy hordozható vákuum (szívás) és
gázvezetékekkel (oxigén, altatógáz, sűrített levegő) van ellátva.
(Az alábbi képek a
böngésző "view image" funkciójával nagyobb méretben is megtekinthetőek.)
[ vissza az elejére ]
A műtő standard berendezése
A műtőlámpa
Minden irányba állítható, hideg,
konvergens fényt ad. A lámpa steril
markolatával az operatőr maga is beállíthatja a fényt a megfelelő irányba.
Műtőasztal
A beteget hevederekkel rögzítjük.
A műtőasztal beállításánál igen fontos szempont a műtendő szerv ill. testrész
elhelyezkedése. Az asztal kézzel vagy elektromotorral minden irányban állítható
az adott műtéti helyzetnek megfelelően. Billenthető laterálisan, illetve
horizontálisan, magassága növelhető, illetve csökkenthető. Az asztallap
részekből áll, a fejnél, valamint a lábnál lévő asztallaprész a kívánalomnak
megfelelően le- és felhajlítható. A műtőasztal magasságát a sebész könyökével
azonos magasságba kell beállítani, ez az optimális magasság. A beteg egyes
testrészeit a műtőasztal lapjának szegmentumokban történő mozgatásával
fokozatosan lehet emelni vagy süllyeszteni. A fektetés, kiemelés módja nagyon
fontos, hasi, köldök alatti műtéteknél a beteg medencéje alá kb. 10 cm magas
kispárnát, kiemelést teszünk. A műtőasztal fejrészénél található fémkeret; a
"líra", a beteg feje felőli izolálókendő rögzítésére szolgál, egyben
a steril műtéti terület és a nem steril aneszteziológiai terület határát jelzi.
A lírára szigorúan tilos rákönyökölni, felette átnyúlni.
Mayo-asztal
Itt találhatók a műtéthez
szükséges műszerek és anyagok. Hasi műtéteknél a műtéti régió izolálása után a
steril textíliával fedett Mayo-asztalt általában a beteg lába fölé tolják.
Műszerasztal
Steril textíliával fedve, a
műtétnél esetleg szükséges kiegészítő eszközökkel, anyagokkal, utánpótlással a
műtő hátsó traktusában foglal helyet.
Ledobó
A használt műszerek, törlések
ledobására szolgál.
Altatógép és az anaeszteziológia által használt egyéb műszerek és
eszközök
A műtőasztal feji vége mögött foglal helyet az aneszteziológus orvos
és asszisztens (az "anesztézia"). A beteget
a műtét alatt monitorozzák: több csatornás monitor segítségével
regisztrálják a hemodinamikai paramétereket (vérnyomás, szívfrekvencia,
perctérfogat, vérvolumen, szívteljesítmény, elektrokardiogram, hőmérséklet
stb.). Itt vannak elhelyezve a szabad légút biztosításához és a lélegeztetéshez
szükséges eszközök is: a száj-garat tubus vagy orr-garat tubus, arcmaszk vagy laryngealis maszk, AMBU-ballon, kézi
respirátor, az endotrachealis intubálás eszközei (tubusok, vezetőnyárs,
Magill-fogó nasotrachealis intubáláshoz, laringoszkóp, harapásgátló
(Guedel-tubus vagy gumicső darab), váladékleszívó
katéter) és egyéb eszközök: Braunülök, szárnyas tűk (intravénás kanülök),
centrális vénás katéter, artériás katéterek, intravénás infúziós készlet,
EKG-tapaszok, vizeletgyűjtő zsák, vizelet katéter különböző méretben).
[ vissza az elejére ]
A műtői személyzet
Az elhelyezkedés ("felállás") a
műtéti típustól függ. Ha az operatőr a beteg jobb oldalán operál, akkor az első
asszisztens vele szemben, a második asszisztens az operatőr jobb vagy bal
oldalán, a műtősnő az operatőrrel szemben, az első asszisztens bal oldalán áll.
(Az alábbi kép a
böngésző "view image" funkciójával nagyobb méretben is megtekinthető.)
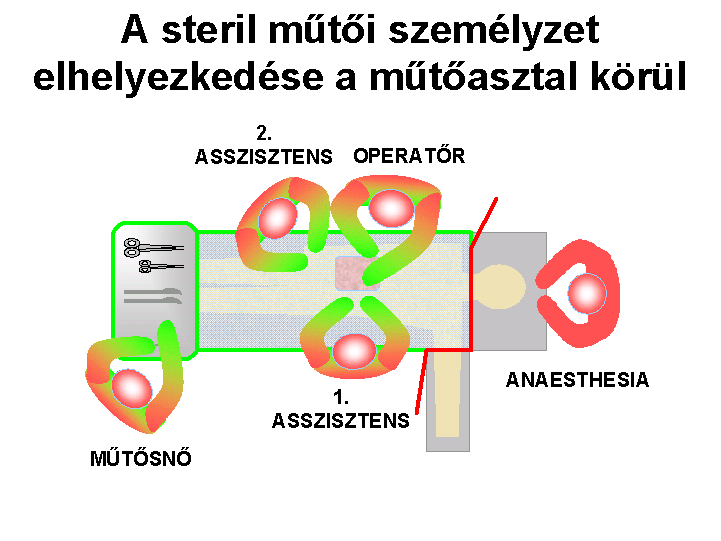 |
Az ábrán a zöld vonal jelöli a
steril területet, a piros szín ennek határát,
mely mögé a steril személyzet nem
léphet. |
[ vissza az elejére ]
A műtői személyzet feladatai, felelősségeik
Az operatőr
Egy személyben felelős a műtét
egészéért, a sterilitást is beleértve. Felelős
továbbá a műtéti indikáció felállításáért, a műtéti időpont optimális
megválasztásáért, a műtét elvégzésért a szakma szabályai szerint, és a szükség
szerinti műtéti korrekcióért.
A műtősnő
Az instrumentáláson kívül a
sterilitás fenntartásáért is felelős - az operatőrt és a műtői személyzetet
erre mindenkor figyelmeztetheti. Felelős továbbá a műszerek, textíliák előkészítésért, és a műszerelésért.
Az első asszisztens
A sebész általános segítsége.
A másodasszisztens
Feladata a feltárás.
A műtőssegéd
Felelős a nem steril
területekért, feladata továbbá a beteg
műtőbe szállítása, a beteg biztonságos elhelyezése, segédkezések műtéteknél,
beavatkozásoknál, műtői előkészítés, takarítás.
..........